Une douleur sur le côté extérieur du pied peut gâcher une marche, un footing ou une journée de travail. Quand elle brûle, picote ou lance jusqu’à la cheville, le nerf sural est souvent en cause. Comprendre ce petit nerf et ce qui l’irrite aide à agir vite et bien. Voici comment reconnaître les symptômes, identifier les causes et soulager la zone avec des gestes simples et des traitements adaptés.
💡 À retenir
- Environ 10% de la population souffre de douleurs neuropathiques
- Le nerf sural est lié à des pathologies comme le diabète et l’alcoolisme
- Les exercices d’étirement peuvent réduire la douleur dans 70% des cas
Qu’est-ce que le nerf sural ?
Le nerf sural est un nerf cutané sensitif. Il transmet les sensations de la partie postéro‑latérale du mollet, de la cheville et du bord externe du pied. Il ne commande pas les muscles, mais il peut générer une sensation de brûlure, d’électricité ou d’engourdissement lorsqu’il est irrité ou comprimé. Sa trajectoire proche de la peau le rend sensible aux frottements et aux appuis prolongés.
Lorsqu’il se fâche, les symptômes miment parfois une tendinite des fibulaires ou une entorse de cheville. Savoir localiser sa zone de distribution aide à faire la part des choses. Les douleurs neuropathiques touchent environ 10% des personnes, et le sural n’échappe pas à cette réalité, surtout en présence de maladies métaboliques.
Anatomie du nerf sural
Le nerf sural naît le plus souvent de l’union d’une branche issue du nerf tibial (nerf cutané sural médial) et d’une branche communicante du nerf fibulaire commun. Il descend entre les muscles du mollet, accompagne la petite veine saphène, contourne l’arrière de la malléole latérale, puis longe le bord externe du pied jusqu’au petit orteil.
Il est superficiel sur le tiers distal du mollet et derrière la malléole latérale. Cette exposition l’expose à la compression par des chaussures rigides, des chaussettes serrées, une attelle, un strap trop tendu, ou un appui répété contre la tige de la chaussure de randonnée.
Causes de la douleur sur le côté extérieur du pied
La douleur sur le côté extérieur du pied trouve souvent son origine dans une irritation du nerf sural, mais pas uniquement. Un traumatisme, une surcharge ou une compression locale peuvent en être la source. Certaines causes sont mécaniques, d’autres neurologiques ou métaboliques.
La distinction est importante, car on ne traite pas de la même manière une entorse, une tendinopathie ou une névrite. Voici les causes les plus fréquentes qui déclenchent une douleur sur le côté extérieur du pied et autour de la malléole latérale.
- Entorse latérale de cheville avec étirement ou hématome irritant le nerf sural, surtout si la douleur persiste après la phase aiguë.
- Névrite/irritation du sural par friction d’une chaussure, d’un strap ou d’une botte compressive derrière la malléole.
- Tendinopathie des fibulaires ou syndrome du cuboïde pouvant coexister et entretenir l’inflammation locale.
- Fracture de fatigue de la base du 5e métatarsien avec douleur très focalisée à la palpation.
- Atteinte radiculaire lombaire (S1) simulant une douleur latérale du pied avec paresthésies et irradiation depuis le dos.
Facteurs de risque
Certains contextes favorisent l’irritation du nerf ou l’apparition de symptômes sur le bord externe du pied. Ils augmentent la sensibilité du tissu nerveux ou la charge mécanique locale.
- Chaussures rigides à tige haute, laçage trop serré, talons hauts prolongés, terrain en dévers en randonnée.
- Mollets raides, supination à la course, reprise trop rapide après blessure, volume d’entraînement en hausse brusque.
- Terrain neurologique ou métabolique : diabète, alcoolisme chronique, carences vitaminiques, hypothyroïdie.
Symptômes associés
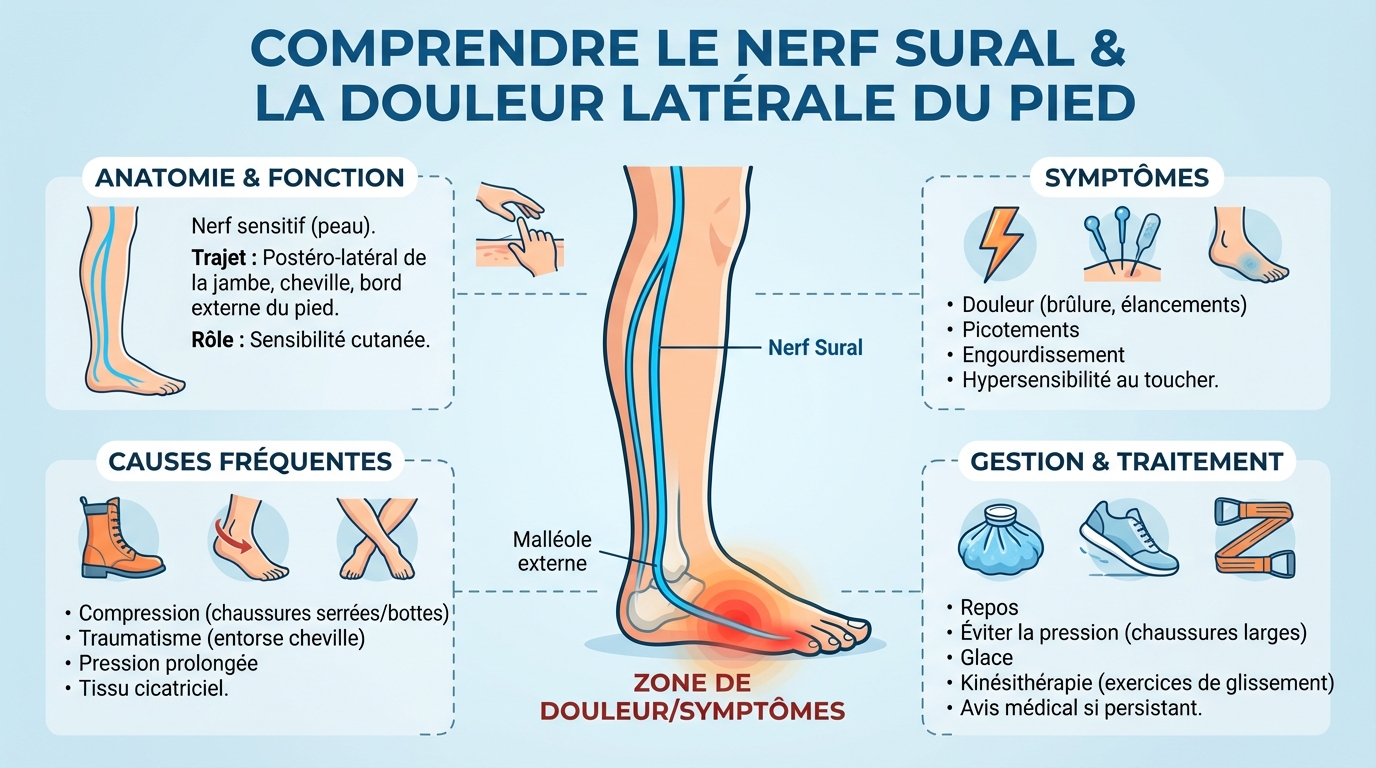
Quand le nerf sural souffre, la douleur est souvent décrite comme une brûlure, des décharges ou des picotements le long de l’arrière de la cheville et du bord externe du pied. Le contact d’une chaussure, un laçage, la mise en tension du mollet, ou une flexion de la cheville peuvent amplifier la gêne. La sensation d’engourdissement sur le versant latéral du pied est fréquente.
Un signe classique est la reproduction d’une douleur électrique à la percussion douce derrière la malléole latérale, appelée signe de Tinel. À l’inverse, une tendinite des fibulaires fait plus mal lors de l’éversion contre résistance et à la palpation des tendons. Une fracture de fatigue donne une douleur très localisée et réveillée à la pression osseuse. En cas d’atteinte radiculaire, la douleur peut partir du dos, avec faiblesse ou réflexe diminué.
Comment soulager la douleur ?
Première étape : apaiser l’irritation et réduire la pression locale. Évitez les chaussures à tige dure ou un laçage qui appuie derrière la malléole latérale. Optez pour des baskets plus souples, un laçage qui libère l’œillet au niveau de la sensibilité et, si besoin, une semelle avec un drop modéré pour décharger le mollet. Le froid 10 à 15 minutes, deux à trois fois par jour, calme une poussée douloureuse.
Deuxième étape : restaurer la mobilité et la tolérance du nerf et des tissus voisins. Les étirements progressifs du triceps sural et les exercices de glissement nerveux sont efficaces. Dans la littérature, les exercices d’étirement réduisent la douleur dans environ 70% des cas lorsqu’ils sont réalisés régulièrement, sans forcer sur la douleur. Ajoutez un renforcement doux des fibulaires et une reprise d’appui progressive sur terrain plat.
Cas pratique 1. Anaïs, 38 ans, ressent une douleur sur le côté extérieur du pied en fin de journée avec des bottines rigides. Elle a soulagé ses symptômes en changeant de chaussure, en relâchant le laçage et en pratiquant des étirements du mollet 2 fois par jour pendant 3 semaines.
Cas pratique 2. Marc, 44 ans, coureur, a vu sa gêne diminuer après 10 jours de repos relatif, l’application de froid, des exercices de glissement du nerf sural et une reprise du footing par alternance marche-course sur 20 minutes.
Méthodes naturelles
- Étirements du mollet : genou tendu puis fléchi, 3 séries de 30 secondes, deux fois par jour, sans douleur vive.
- Glissements nerveux doux : cheville en légère flexion plantaire puis retour en position neutre, 10 à 15 répétitions sans pic électrique.
- Auto-massage modéré du mollet et des muscles fibulaires avec une balle souple, 2 à 3 minutes.
- Hygiène de charge : réduire temporairement la course en descente, éviter les dévers et privilégier le vélo ou la marche.
- Sommeil et hydratation suffisants pour soutenir la récupération tissulaire.
Traitements médicaux
- Antalgiques et AINS de courte durée si nécessaire, après avis médical, surtout en phase inflammatoire post-traumatique.
- Physiothérapie : thérapie manuelle, éducation à la charge, renforcement progressif, travail de la proprioception de cheville.
- Infiltration ciblée autour du nerf en cas de névrite réfractaire, idéalement guidée par imagerie.
- Immobilisation brève ou botte de marche si fracture de stress suspectée/confirmée.
- Chirurgie rare : libération d’un nerf franchement coincé ou exérèse d’un névrome lorsque les autres options ont échoué.
Quand consulter un professionnel ?
Demandez un avis sans tarder si la douleur sur le côté extérieur du pied s’accompagne d’une incapacité à prendre appui, d’une déformation, d’un gonflement majeur après un faux pas, d’une plaie, d’une fièvre, d’un engourdissement persistant ou d’une faiblesse inhabituelle. Un traumatisme avec douleur osseuse très localisée évoque une fracture et doit être évalué.
En dehors d’un contexte urgent, consultez si la douleur persiste au-delà de 2 à 3 semaines malgré les adaptations, si vous avez des antécédents de neuropathie, de diabète ou d’alcoolisme, ou si les symptômes progressent. Un professionnel pourra distinguer atteinte nerveuse, tendinopathie, lésion osseuse ou cause vertébrale, puis proposer un plan ciblé.







