Quand on reçoit un diagnostic d’artérite, une question revient souvent: combien de temps et comment bien vivre avec cette maladie. Comprendre les causes, reconnaître les symptômes et agir tôt change vraiment la donne. L’espérance de vie avec une artérite dépend surtout du contrôle des facteurs de risque cardiovasculaire. Avec un suivi médical et des habitudes de vie adaptées, beaucoup de patients conservent une vie active et réduisent les complications.
💡 À retenir
- Environ 50% des personnes atteintes d’AOMI peuvent avoir une espérance de vie réduite.
- Les traitements précoces peuvent améliorer l’espérance de vie de 20 à 30%.
- L’importance de la gestion des facteurs de risque tels que le tabagisme et le diabète.
Qu’est-ce que l’artérite ?
Le mot “artérite” est souvent utilisé pour parler de deux réalités proches mais différentes. La plus fréquente, chez l’adulte, correspond à l’athérosclérose des artères des jambes, aussi appelée artériopathie oblitérante des membres inférieurs (AOMI). Elle rétrécit les artères et limite l’apport en oxygène aux muscles, surtout à l’effort.
Le terme peut aussi désigner de vraies inflammations des artères, les vasculites. Ces maladies, moins fréquentes, touchent des artères de différents calibres et exigent des traitements immunomodulateurs. Dans tous les cas, la baisse du flux sanguin peut provoquer douleurs, crampes, ulcères et, dans les formes sévères, un risque d’ischémie.
Définition de l’artérite
Sur le plan médical, l’artérite est une atteinte des artères. Dans le langage du quotidien, on parle souvent d’artérite pour l’AOMI associée aux dépôts d’athérome. Les deux situations réduisent la perfusion des tissus, mais leur mécanisme et leurs traitements diffèrent, d’où l’intérêt d’un diagnostic précis.
Les différents types d’artérite
- AOMI: athérosclérose des artères des membres, responsable de la claudication intermittente et d’un risque cardiovasculaire global accru.
- Artérite à cellules géantes (Horton): inflammation des artères temporales et craniennes, urgence ophtalmologique en cas de troubles visuels.
- Maladie de Takayasu: atteinte inflammatoire des grosses artères chez les sujets jeunes, avec risque de sténoses étendues.
- Maladie de Buerger: artérite inflammatoire liée au tabac, touchant souvent les jeunes fumeurs, avec lésions distales des extrémités.
Causes et facteurs de risque
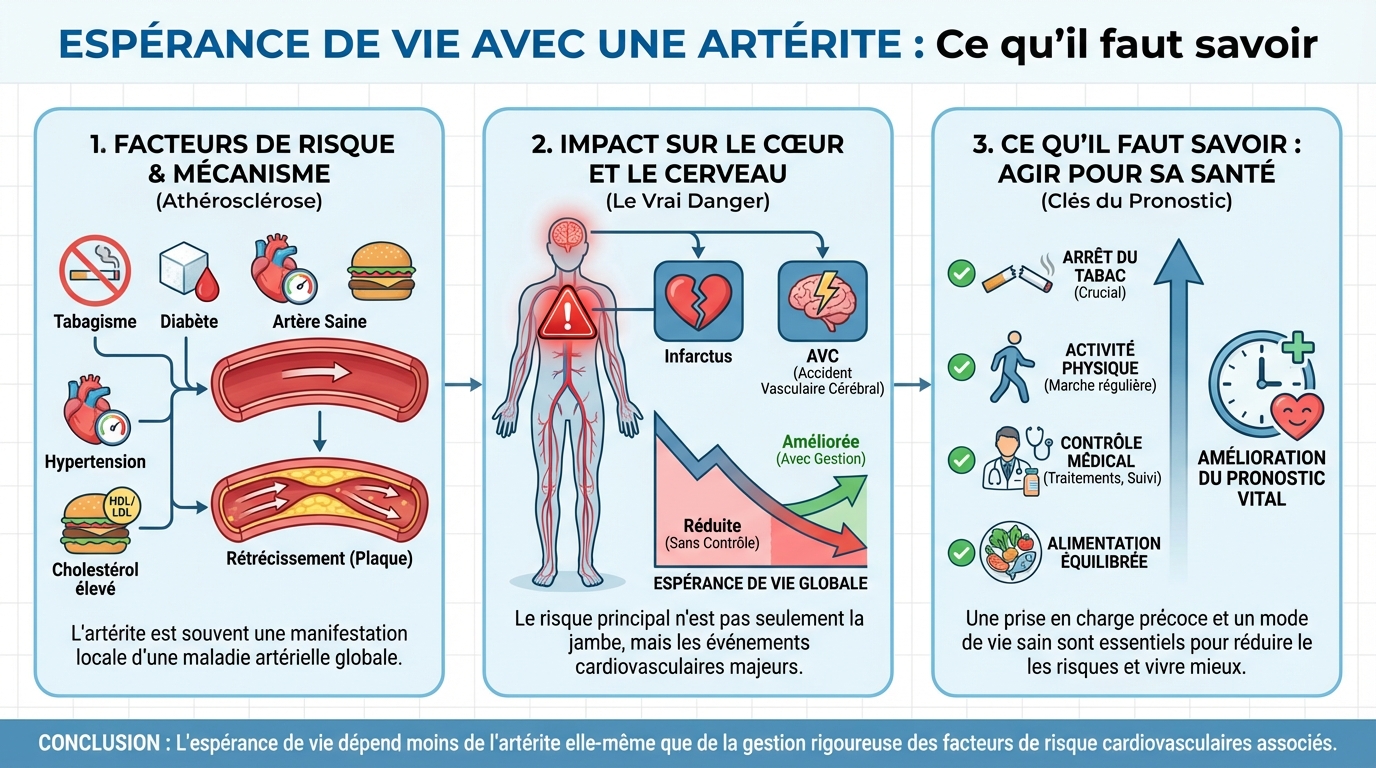
Les causes varient selon le type d’artérite. Pour l’AOMI, l’athérosclérose progresse sous l’effet de dépôts de lipides, d’inflammation de la paroi et d’un déséquilibre entre besoins et apport en oxygène. Le risque cardiovasculaire global est le même que pour le cœur et le cerveau, d’où l’impact sur l’espérance de vie avec une artérite.
Les artérites inflammatoires découlent d’une réponse immunitaire inappropriée qui attaque la paroi des artères. Le diagnostic s’appuie alors sur des marqueurs inflammatoires, l’imagerie et parfois une biopsie.
- Tabagisme: facteur majeur de progression et de complications des artères des membres.
- Diabète: accélère l’athérosclérose, favorise les plaies du pied et les infections.
- Âge, antécédents familiaux, LDL-cholestérol élevé, hypertension, sédentarité.
- Insuffisance rénale chronique, obésité, alimentation riche en sucres et graisses trans.
- Pour les vasculites: terrain auto-immun, prédispositions génétiques.
“J’ai arrêté de fumer et commencé la marche encadrée. En trois mois, j’ai doublé ma distance sans douleur et retrouvé confiance.” Marc, 62 ans, AOMI stade II
Espérance de vie avec une artérite
L’espérance de vie avec une artérite dépend de la sévérité de l’atteinte, de l’âge et surtout du contrôle des facteurs de risque. Dans l’AOMI, le danger principal vient des événements cardiovasculaires majeurs, comme l’infarctus ou l’AVC. Les données montrent qu’environ 50% des personnes avec AOMI présentent une réduction de l’espérance de vie, en l’absence de prise en charge optimale.
La bonne nouvelle, c’est que la courbe peut s’infléchir. Des soins coordonnés, l’arrêt du tabac, une activité physique adaptée, des médicaments protecteurs des artères et, si besoin, une revascularisation, améliorent le pronostic. Les études indiquent que des traitements instaurés tôt peuvent augmenter l’espérance de vie de 20 à 30%, en réduisant les complications cardiaques et cérébrales.
Le pronostic varie aussi selon le stade. Une AOMI légère, bien contrôlée, peut s’accompagner d’une qualité de vie satisfaisante et d’une espérance de vie proche de la population générale. À l’inverse, l’ischémie critique du membre (douleurs de repos, ulcères) expose à un risque plus élevé d’amputation et d’événements cardiovasculaires, d’où la nécessité d’un suivi rapproché. L’objectif est clair: reculer les complications pour prolonger l’espérance de vie avec une artérite et préserver l’autonomie.
Impact sur la qualité de vie
Au quotidien, la gêne la plus typique est la claudication: une douleur dans le mollet ou la cuisse à la marche qui cède au repos. Cela restreint les sorties, la marche utilitaire et les loisirs. S’y ajoutent parfois une fatigue des jambes, une sensation de froid ou un engourdissement des pieds.
- Activités limitées: montée d’escaliers, courses, promenades.
- Risque de plaies du pied qui cicatrisent lentement.
- Anxiété liée à la douleur et aux déplacements, retentissement social.
Symptômes et diagnostic
Les signes à surveiller incluent la claudication intermittente (douleur d’effort qui disparaît au repos), des pieds froids, une peau pâle ou bleutée, la perte de poils sur les jambes, une diminution du pouls au niveau des chevilles. Des douleurs nocturnes soulagées en laissant pendre la jambe ou des plaies qui ne cicatrisent pas doivent alerter.
Les artérites inflammatoires peuvent donner des maux de tête pulsatiles, une sensibilité du cuir chevelu, une fatigue, de la fièvre, ou des douleurs de mâchoire à la mastication, surtout en cas d’artérite de Horton. La diversité des symptômes impose un avis médical pour cibler les examens.
Examens médicaux
Le bilan commence par l’examen clinique et la mesure de l’index de pression systolique (IPS), comparant la pression à la cheville et au bras. Un IPS bas signe une baisse de perfusion. L’écho-Doppler cartographie les artères et localise les sténoses.
- Écho-Doppler artériel: première intention pour visualiser le flux et les rétrécissements.
- Angioscanner ou angio-IRM: précise l’anatomie avant un geste de revascularisation.
- Test de marche et mesure de la distance sans douleur pour suivre l’évolution.
- Bilan sanguin: lipides, glycémie, marqueurs inflammatoires; parfois biopsie pour les vasculites.
Traitements et gestion de l’artérite
La stratégie combine hygiène de vie, médicaments et, si besoin, revascularisation. L’objectif est double: soulager les symptômes et protéger cœur et cerveau. Une prise en charge précoce change le cours de la maladie. Des programmes de marche supervisée, l’arrêt du tabac, et l’optimisation des traitements ont montré une amélioration de l’espérance de vie de 20 à 30% chez les personnes suivies tôt et sérieusement.
Les traitements s’adaptent au type d’artérite. Dans l’AOMI, les antiagrégants, les statines et la maîtrise de la tension et du diabète sont incontournables. Pour les vasculites, on recourt à la corticothérapie et aux immunomodulateurs pour freiner l’inflammation. La revascularisation par angioplastie ou pontage est discutée si la perfusion reste insuffisante malgré les mesures de base.
Options de traitement
- Mode de vie: sevrage tabagique, marche encadrée 3 fois par semaine, alimentation de type méditerranéen.
- Médicaments: antiagrégants plaquettaires, statines, contrôle de la tension, du sucre et du LDL; cilostazol ou alternatives pour la claudication selon les pays.
- Revascularisation: angioplastie avec ou sans stent, athérectomie, pontage veineux selon l’anatomie.
- Vasculites: corticoïdes, épargneurs de corticoïdes, biologiques selon la forme (ex: tocilizumab pour Horton).
- Soins de pieds: décharge des zones d’appui, podologie, traitement des plaies.
- Planifiez 30 à 45 minutes de marche par intervalles: marchez jusqu’à la douleur modérée, reposez-vous, puis recommencez.
- Fixez une date d’arrêt du tabac et combinez substitution nicotinique et accompagnement comportemental.
- Vérifiez vos pieds tous les soirs, surtout si vous êtes diabétique: talons, espaces entre les orteils, côtés du pied.
“Le programme de marche m’a aidée à passer de 200 à 600 mètres sans pause. Mes douleurs ont diminué et mon moral aussi s’est amélioré.” Aïcha, 68 ans
Prévention et conseils pratiques
Prévenir la progression de l’artérite, c’est agir chaque jour sur des leviers simples. L’arrêt du tabac reste la mesure la plus puissante pour protéger les artères des jambes et le cœur. Une alimentation riche en fruits, légumes, légumineuses, poissons gras, et pauvre en produits ultra transformés soutient le contrôle des lipides et de la glycémie.
Le suivi régulier avec votre équipe soignante permet d’ajuster les traitements, de surveiller les pieds et de repérer les signes d’alarme. Cette discipline améliore la qualité de vie et l’espérance de vie avec une artérite en limitant les événements cardiovasculaires. Une routine hebdomadaire aide: deux à trois séances de marche, un contrôle de la pression, un auto-examen des pieds et une préparation de repas équilibrés.
Conseils de mode de vie
- Arrêt du tabac: demandez un accompagnement, c’est un investissement massif pour votre santé vasculaire.
- Exercice régulier: marche par intervalles, vélo d’appartement ou natation si la marche est trop douloureuse.
- Objectifs cardio-métaboliques: tension contrôlée, glycémie stabilisée, LDL bas avec l’aide des traitements.
- Soins des pieds: ongles coupés droit, chaussures larges, chaussettes sans couture; consultez au moindre signe de plaie.
- Sommeil et stress: un sommeil réparateur et des techniques de gestion du stress soutiennent l’adhésion au traitement.
Si la douleur à la marche augmente rapidement, si une douleur persiste au repos, si le pied devient froid, insensible, ou si une plaie apparaît, consultez sans attendre. Chaque semaine gagnée sur la prise en charge pèse sur l’espérance de vie avec une artérite, en votre faveur.







