L’apnée du sommeil ne se limite pas à des ronflements et des nuits agitées. Ce trouble respiratoire peut altérer la santé cardiovasculaire, la cognition et, à long terme, réduire l’espérance de vie. La bonne nouvelle, c’est qu’un diagnostic précis et un traitement adapté améliorent nettement la qualité de vie. Vous allez découvrir ce qui se passe dans le corps, pourquoi agir vite compte et comment reprendre le contrôle de votre sommeil.
💡 À retenir
- Les personnes souffrant d’apnée du sommeil non traitée ont un risque accru de maladies cardiovasculaires.
- Environ 80% des cas d’apnée du sommeil restent non diagnostiqués.
- Des études montrent que le traitement de l’apnée du sommeil peut améliorer l’espérance de vie de 20%.
Qu’est-ce que l’apnée du sommeil ?
L’apnée du sommeil est un trouble où la respiration s’arrête ou baisse fortement pendant le sommeil. Ces pauses, appelées apnées ou hypopnées, fragmentent le repos et réduisent l’oxygénation du sang. Avec le temps, elles fatiguent le cœur, dérèglent le métabolisme et favorisent des accidents liés à la somnolence.
On distingue trois formes. L’apnée obstructive est la plus fréquente, due à un effondrement des voies aériennes supérieures durant la nuit. L’apnée centrale résulte d’un signal respiratoire irrégulier envoyé par le cerveau. La forme mixte combine les deux mécanismes. Les facteurs de risque incluent le surpoids, un tour de cou élevé, la prise d’alcool le soir, certaines anomalies anatomiques, la ménopause et une prédisposition familiale.
Symptômes de l’apnée du sommeil
Les signes nocturnes sont souvent repérés par l’entourage. Le ronflement sonore, des pauses respiratoires observées, des réveils avec sensation d’étouffement ou de bouche sèche sont typiques. Le jour, la dette de sommeil entraîne fatigue, irritabilité, baisse de la concentration et maux de tête matinaux.
- Ronflements quotidiens et irréguliers avec pauses respiratoires
- Somnolence au volant ou au travail
- Réveils fréquents, sommeil non réparateur, envies d’uriner la nuit
- Maux de tête au lever, troubles de la mémoire, baisse de la libido
Exemple concret. Claire, 38 ans, active et sportive, se plaignait d’une fatigue tenace malgré des nuits de 7 heures. Son compagnon signalait des pauses respiratoires. Une analyse du sommeil a confirmé une apnée obstructive modérée. Avec une orthèse mandibulaire, elle a retrouvé de l’énergie en quelques semaines.
Impact de l’apnée du sommeil sur l’espérance de vie
Chaque pause respiratoire déclenche un stress physiologique. L’oxygène chute, le cerveau sonne l’alarme, la pression artérielle grimpe et le sommeil se fragmente. Cette cascade se répète des dizaines, parfois des centaines de fois par nuit. À long terme, le risque d’hypertension, de maladies coronariennes, d’accident vasculaire cérébral et d’arythmies augmente.
Les études convergent. Les formes modérées à sévères non traitées sont associées à une mortalité toutes causes plus élevée. Le lien est particulièrement marqué avec les complications cardiovasculaires et métaboliques. La somnolence diurne majore aussi le risque d’accidents de la route et du travail. Beaucoup de personnes ignorent leur trouble, ce qui retarde la prise en charge. Environ 80% des cas resteraient non diagnostiqués, faute de dépistage ou par banalisation des symptômes.
Statistiques sur l’espérance de vie
Le pronostic dépend de la sévérité, de l’adhérence au traitement et des comorbidités. La bonne nouvelle est que la prise en charge réduit significativement les risques à moyen et long terme.
- Plus l’index d’apnées-hypopnées est élevé, plus le risque cardiovasculaire augmente.
- Le traitement régulier par PPC ou orthèse diminue les événements cardiovasculaires et la somnolence.
- Des études rapportent une amélioration de l’espérance de vie d’environ 20% avec une prise en charge adaptée et suivie.
- La réduction des accidents liés à la somnolence est observable dès les premières semaines de traitement.
Ces bénéfices ne dépendent pas seulement de l’appareil utilisé. Ils reposent aussi sur des changements de mode de vie, la gestion du poids, l’activité physique et le traitement des facteurs aggravants comme le tabac ou l’alcool vespéral.
Les traitements disponibles
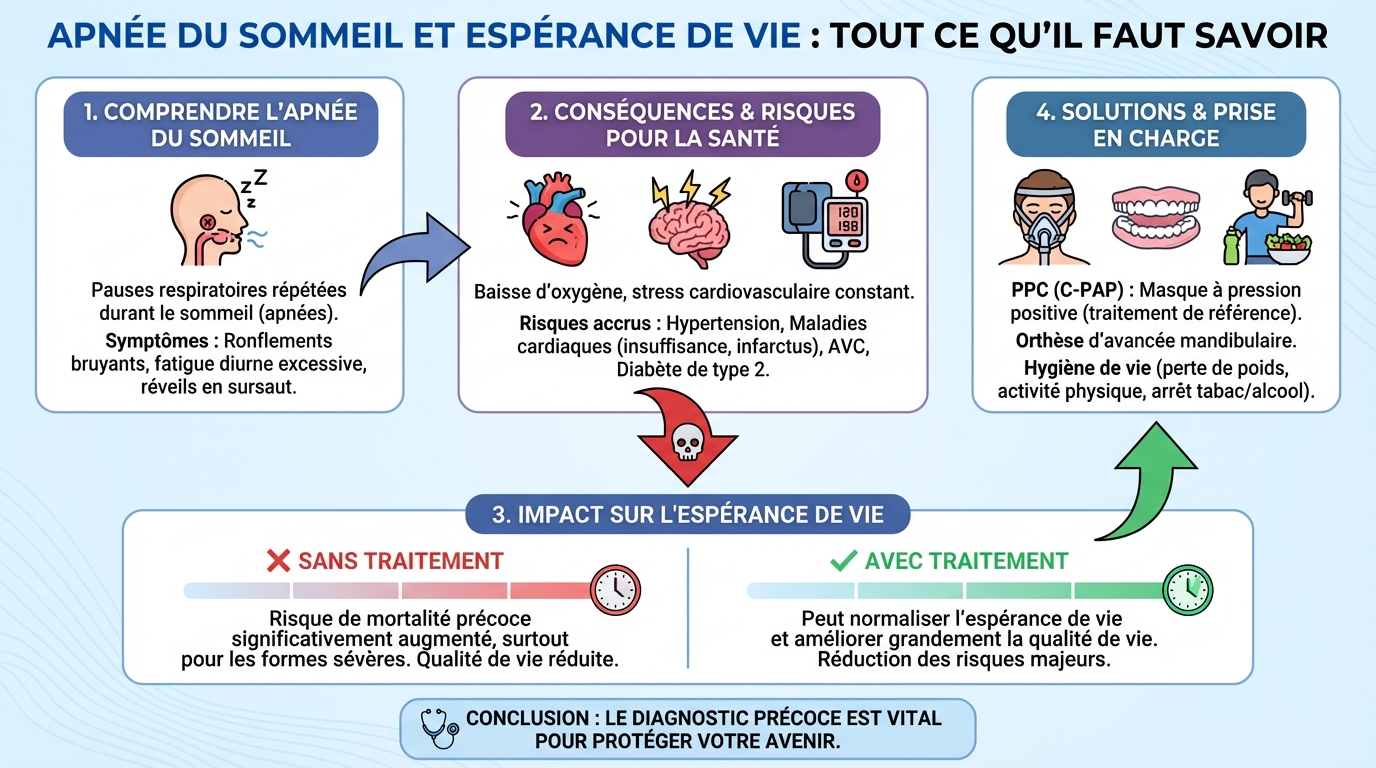
La stratégie se base sur la sévérité du trouble, le profil anatomique et les préférences du patient. La référence en cas d’apnée modérée à sévère est la pression positive continue (PPC), un dispositif qui maintient les voies aériennes ouvertes pendant la nuit. Un masque nasal ou naso-buccal insuffle un flux d’air calibré, prévenant l’effondrement des tissus.
Pour les formes légères à modérées, ou si la PPC est mal tolérée, l’orthèse d’avancement mandibulaire (OAM) est une option efficace. Elle avance légèrement la mâchoire inférieure pour dégager l’arrière-gorge. La perte de poids, la rééducation oropharyngée, la thérapie positionnelle pour ceux qui font des apnées surtout sur le dos, et le traitement d’une congestion nasale améliorent aussi la respiration nocturne.
Dans certains cas, une chirurgie ciblée est discutée, après évaluation anatomique. Cela peut concerner la luette et le palais mou ou s’orienter vers des techniques plus récentes comme la stimulation du nerf hypoglosse lorsque les critères sont réunis. Un suivi rapproché permet d’ajuster la pression de PPC, d’optimiser l’adaptation du masque ou de régler l’avancée d’une orthèse.
Avantages du traitement
Les bénéfices se ressentent souvent dès les premières semaines. La somnolence baisse, l’humeur s’améliore, la concentration revient. Sur le plan médical, on observe une baisse de la pression artérielle, une meilleure régulation glycémique et une réduction des arythmies nocturnes. À plus long terme, le cœur et les vaisseaux subissent moins de stress, ce qui contribue à préserver l’espérance de vie.
- Diminution des réveils nocturnes et du ronflement
- Énergie accrue le jour, performances cognitives améliorées
- Moins d’événements cardiovasculaires chez les patients adhérents
Côté pratique, une séance d’éducation au matériel change tout. Ajuster le masque, humidifier l’air pour limiter la sécheresse, choisir la bonne interface et apprendre des techniques de respiration favorisent l’adhérence. Quelques semaines de patience permettent souvent de transformer l’expérience.
Prévenir les complications liées à l’apnée du sommeil
Le premier levier est le dépistage précoce. Si vous ronflez régulièrement, faites des pauses respiratoires observées ou somnolez le jour, parlez-en à un professionnel de santé. Un questionnaire ciblé, suivi d’un enregistrement du sommeil à domicile ou en laboratoire, confirme le diagnostic. Une fois la prise en charge lancée, un suivi régulier s’assure de l’efficacité et ajuste le traitement si besoin.
La gestion du poids est centrale. Une perte de 5 à 10% peut réduire nettement le nombre d’événements respiratoires. L’activité physique améliore le tonus des voies aériennes, la sensibilité à l’insuline et la pression artérielle. Limiter l’alcool le soir et éviter les sédatifs diminue les collapsus des voies aériennes. Traiter une rhinite chronique ou une congestion nasale facilite l’observance de la PPC et le confort nocturne.







